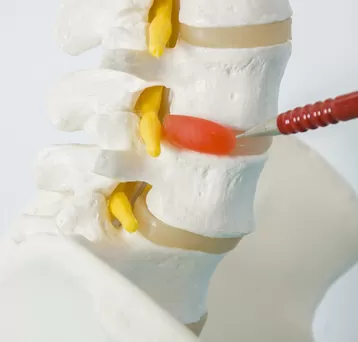
Межпозвонковая грыжа (грыжа межпозвонкового диска) — это смещение пульпозного ядра межпозвонкового диска с разрывом фиброзного кольца, приводящее к сдавлению спинальных корешков, сосудов и спинного мозга.
Микроразрывы фиброзного кольца и прорастание рецепторов через его задние отделы считаются одним из значимых факторов патогенеза дискогенной боли.
ПОКАЗАНИЯ ДЛЯ ПРОВЕДЕНИЯ ХИРУРГИЧЕСКОГО ВМЕШАТЕЛЬСТВА
- дискогенный болевой синдром, обусловленный протрузией или грыжей диска, занимающей не более 1/3 просвета спинномозгового канала;
- признаки дегенеративных изменений диска (повышение внутридискового давления, частичная дегидратация, внутренние разрывы и микротрещины фиброзного кольца);
- локальный дискогенный болевой синдром в поясничном отделе позвоночника при неэффективности консервативного лечения более 3 месяцев;
- дискогенный радикулярный болевой синдром.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ МЕЖПОЗВОНКОВОЙ ГРЫЖИ В РКМЦ
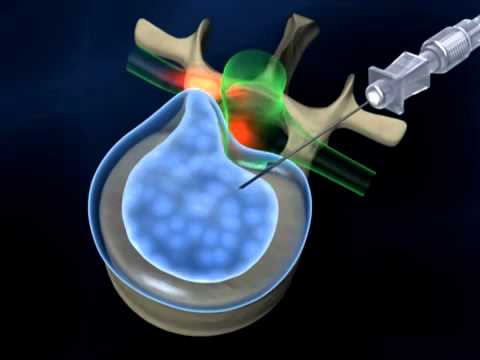
ГУ “РКМЦ” – единственный Центр в Республике Беларусь, где выполняются два современных малоинвазивных вмешательства для лечения острого и хронического болевого синдрома при дегенеративных заболеваниях позвоночника, радикулопатиях вызванных межпозвоночными грыжами. Малоинвазивное оперативное вмешательство не требует глубокого наркоза и больших операционных разрезов кожи. Выполняется транскутанная (чрезкожная) пункционная радиоволновая нуклеоаннулопластика с использованием системы DISK-FX и холодноплазменная нулеопластика с использованием современного высокотехнологического оборудования.
Преимущества лечения заболеваний позвоночника методом нуклеопластики:
- отсутствие возрастных ограничений;
- максимальная точность (операция выполняется под рентген-навигацией (контролем);
- минимальная продолжительность (длительность операции небольшая, около 20-30 мин минут. Операция проводится в условиях стационара);
- минимальная инвазивность (чрескожное введение электрода, легко и точно контролируемый объем удаления ткани);
- безопасность (процедура проводится под внутривенной анестезией на спонтанном дыхании, постоянный рентген-контроль точно показывает положение электрода в межпозвонковом диске, отсутствует тепловое поражение обрабатываемой ткани);
- эффективность (происходит полная декомпрессия спинномозгового корешка, купируется болевой синдром и устраняется нарушение проводимости в нервных корешках, восстанавливаются функциональные свойства межпозвонкового диска, устраняются дефекты фиброзного кольца). Эффективность данных вмешательств составляет 80-90%;
- минимальные побочные эффекты и осложнения;
- не требуется длительной госпитализации (длительность госпитализации определяется врачом-специалистом индивидуально с учетом протоколов ведения и инструкций. Обычно 1-2 суток);
- короткий период реабилитации. (послеоперационный период не требует длительной реабилитации и значимых ограничений физической нагрузки).
ПРОТИВОПОКАЗАНИЯ
- выраженные дегенеративные изменения в диске (высота диска снижена более, чем на ½, явления значительной дегидратации диска);
- грыжа, занимающая более 1/3 просвета спинномозгового канала;
- секвестрированная грыжа;
- выраженный дегенеративный стеноз позвоночного канала с явлениями компрессии нервно-сосудистых структур;
- признаки сдавления спинномозговых корешков на уровне 3-х смежных позвонков;
- нарастающая неврологическая симптоматика (мышечная слабость, парестезии, признаки пареза, плегии);
- спондилолистез;
- сегментарная нестабильность позвоночника в области пораженного диска;
- травматическое повреждение спинного мозга;
- наличие опухолевого заболевания;
- наличие местной или генерализованной инфекции;
- наличие деформации позвоночника;
- наличие спондилолиза;
- предшествующие вмешательства на МПД на уровне планируемой внутридисковой процедуры.
ПОДГОТОВКА К ХИРУРГИЧЕСКОМУ ВМЕШАТЕЛЬСТВУ
С целью повышения эффективности проводимых манипуляций необходимо определение четких показаний и противопоказаний.
Для определения показаний и противопоказаний выполнения одного из указанных методов лечения межпозвоночных грыж и связанной с ними болевых синдромов, а также выбора наиболее оптимального, необходима консультация специалиста-невролога и нейрохирурга нашего Центра.
Консультации врачами-специалистами проводятся в кабинете Г207 (информацию по расписанию см ниже).
Требуемые обследования и документы для консультации
- Выписка из амбулаторной карты по месту жительства, эпикризы о проведенном ранее стационарном лечении (если таковые имеются);
- CD- диск МРТ позвоночника с расшифровкой;
- Паспорт
Госпитализация
Документы для госпитализации:
- выписка из амбулаторной карты по месту жительства, эпикризы о проведенном ранее стационарном лечении (если таковые имеются), рентгенография или флюорография грудной клетки (описание с печатью лечебного учреждения, срок давности не более одного года)
- направление врача-невролога или нейрохирурга Центра, полученное на консультации
- результат отрицательного ПЦР-теста на ковид-инфекцию, годность не более 72 часов
- договор на оказание платных услуг с квитанцией об оплате
В день госпитализации в регистратуре платных услуг заключается договор на оказание платных услуг. Оплатить счет можно в кассе РКМЦ или через ЕРИП.
Стоимость данных манипуляций указана в прайс-листе на сайте Центра.
Предоперационное обследование:- клинический анализ крови
- анализ крови на наличие HВS-антигена, анти-HСV
- биохимический анализ крови: АЛТ, АСТ, общий белок, общий билирубин, мочевина, калий, натрий, глюкоза, коагулограмма-протромбин, фибриноген, МНО группа крови и резус-фактор
- клинический анализ мочи
- ЭКГ
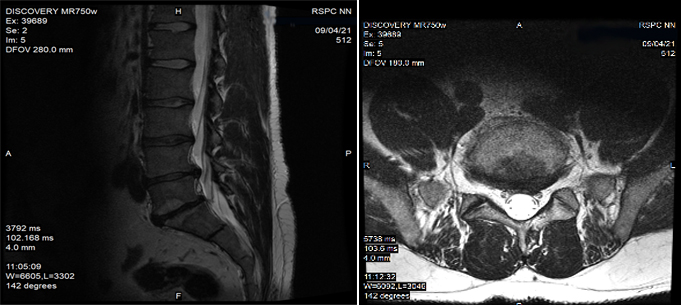
- магнито – резонансная томография (МРТ) области позвоночника для планируемой операции
Этапы:
- Пациент прибывает в клинику (время и день госпитализации указаны в направлении), имея при себе необходимые документы (см. выше).
- Прием пищи и жидкости обсуждается индивидуально с врачом, за исключением обычного приема лекарств, при наличии сопутствующих заболеваний.
- После оформления документов и размещения в палате, проведения необходимого обследования (см выше), лечащий врач, нейрохирург и анестезиолог оценивают состояние и готовность пациента к проведению лечебной манипуляции.
- Проводится необходимая предоперационная подготовка пациента, пациент подписывает «Информированное добровольное согласие на проведение интервенционного лечения», осуществляется подача пациента в операционную.
- По окончании манипуляции пациент возвращается в палату. Осматривается повторно анестезиологом и нейрохирургом в палате. При нормальном самочувствии пациента во избежание осложнений и побочных эффектов, рекомендован постельный режим в течение суток.
- Лечащий врач производит выписку пациента. Сроки пребывания в стационаре и сроки выписки из стационара определяет лечащий врач согласно протоколам ведения. При выписке пациент получает выписной эпикриз с указаниями рекомендаций по реабилитации, лист временной нетрудоспособности (при необходимости).
КАК ПОПАСТЬ НА ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ МЕЖПОЗВОНКОВОЙ ГРЫЖИ В РКМЦ
- Позвонить в Контакт-центр для записи на консультацию к врачу-неврологу Чечик Н.М., перед госпитализацией - к нейрохирургу Кравец О.А.
- Прийти на консультацию в назначенное время
- В день госпитализации в регистратуре заключить договор на оказание платных услуг
- Оплатить счет в кассе РКМЦ или через ЕРИП
Информация, представленная на сайте, носит ознакомительный характер, могут быть изменения.