Патология центральной зоны глазного дна (макулы, «желтого пятна», центральной ямки) неизбежно ведет к снижению зрительных функций.
Среди приобретенных в течение жизни макулодистрофических заболеваний различают следующие:
Возрастная макулодистрофия (ВМД)
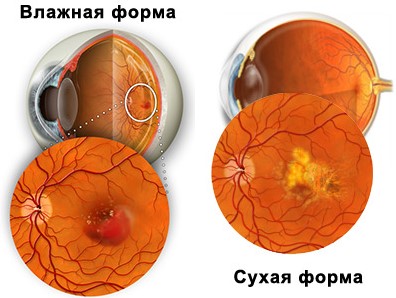 - группа заболеваний с прогрессирующими изменениями сетчатки в центральных отделах глаза.
- группа заболеваний с прогрессирующими изменениями сетчатки в центральных отделах глаза. Различают «сухую» и «влажную» формы заболевания, способы лечения которых диаметрально противоположные;
Центральная серозная хориоретинопатия (ЦСХ)
- патология области «желтого пятна» по причине отслойки пигментного и/или нейроэпителия. Возникая чаще в молодом возрасте, заболевание требует неотложного лечения с целью восстановления зрения;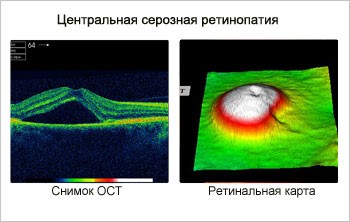
Миопическая макулопатия
- тяжелое осложнение патологической близорукости, угрожающее потерей центрального зрения. Вовремя начатое правильное лечение может предотвратить появление «центральной» слепоты;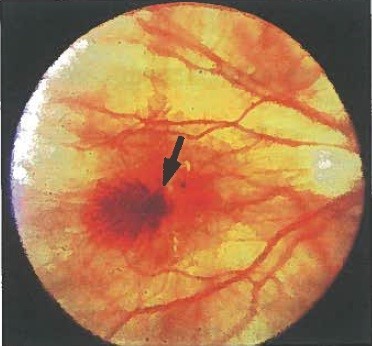
Сенильный макулярный разрыв
- разрыв фотосенсорной оболочки глаза в макуле по причине тракционного воздействия измененных структур. Даже полный дефект нейроэпителия, вовремя взятый на лечение, может быть закрыт с восстановлением зрительных функций;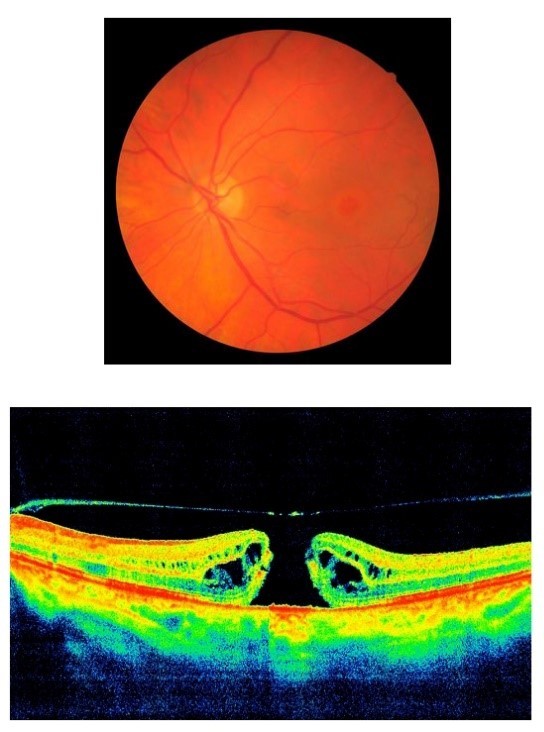
Кистозный макулярный отек
- скопление жидкости в виде кист в наружном плексиформном слое нейроэпителия в результате различных причин (осложнение оперативного лечения глаз, диабетические изменения и др.). Трудности лечения требуют максимально быстрого начала терапии и тщательного системного подхода. Порой с макулярным отеком приходится бороться годами, сохраняя зрение;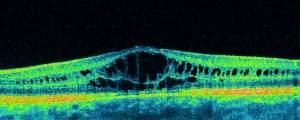
Лекарственные макулопатии
- изменения области «желтого пятна» глазного дна в результате приема медикаментов (хлороквин, тиоридазин, хлорпромазин, тамоксифен, кантаксантин, метоксифлуран и др.);Макулодистрофии посттравматические
- кроме прямого проникающего ранения этой зоны глазного дна, изменения могут возникнуть при любом контузионном повреждении не только глаза, но и головы, и туловища. Частой причиной заболевания оказывается волновое повреждение незащищенного глаза ультрафиолетовыми лучами (загар, солярии), а также инфракрасным излучением (солнечное затмение, доменные печи и др.). При резком сжатии грудной или брюшной полости, а также резком смещении, что характерно для дорожно-транспортных происшествий и чрезвычайных ситуаций, возникает макулопатия Valsalva;Другие разновидности редко встречающихся макулопатий
- ангиоидные полосы, хориоидальные складки и др.КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
При патологии центральной ямки глазного дна пациент предъявляет характерные жалобы на:
 1. Снижение остроты зрения. Пользуясь для зрения двумя глазами, иногда люди не сразу замечают ухудшение зрения одного глаза. Поэтому врачами-офтальмологами рекомендуется изредка, прикрывая глаза по очереди, сравнивать остроту зрения каждого глаза (для использующих коррекцию процедура проводится в очках или контактных линзах);
1. Снижение остроты зрения. Пользуясь для зрения двумя глазами, иногда люди не сразу замечают ухудшение зрения одного глаза. Поэтому врачами-офтальмологами рекомендуется изредка, прикрывая глаза по очереди, сравнивать остроту зрения каждого глаза (для использующих коррекцию процедура проводится в очках или контактных линзах);
 2. Изменения в поле зрения в той или иной степени отмечают все пациенты с макулодистрофией. Перед взором появляются «зоны невидения» той или иной степени выраженности. Для этого состояния характерно появление «положительной» скотомы, при которой пациент предъявляет жалобы на появление «пятна перед глазом»;
2. Изменения в поле зрения в той или иной степени отмечают все пациенты с макулодистрофией. Перед взором появляются «зоны невидения» той или иной степени выраженности. Для этого состояния характерно появление «положительной» скотомы, при которой пациент предъявляет жалобы на появление «пятна перед глазом»;
 3. Изменения цветовосприятия. При некоторых формах макулодистрофий появляется различие в восприятии зеленого и красного цвета каждым глазом по отдельности;
3. Изменения цветовосприятия. При некоторых формах макулодистрофий появляется различие в восприятии зеленого и красного цвета каждым глазом по отдельности;
4. Метаморфопсии - частая жалоба пациентов с макулодистрофией. Объекты в поле зрения могут восприниматься искаженными, линии ломанными. Иногда детали окружающего мира перед пораженным глазом уменьшены в размерах (микропсия) или увеличены (макропсия).

ПРИ ВОЗНИКНОВЕНИИ ЛЮБОГО ИЗ ЭТИХ СОСТОЯНИЙ НЕОБХОДИМО СРОЧНО ОБРАТИТЬСЯ К ВРАЧУ!
ДИАГНОСТИКА И ЛЕЧЕНИЕ МАКУЛОДИСТРОФИЧЕСКИХ ЗАБОЛЕВАНИЙ В РКМЦ
Учитывая множественные причины патологии макулярной области глазного дна, диагностический поиск основного заболевания бывает затруднен. Тщательное и всестороннее обследование необходимо для правильного и максимально эффективного лечения.
ДИАГНОСТИЧЕСКИЕ МЕРОПРИЯТИЯ
Проверка остроты зрения.
При патологии макулы характерно ухудшение зрения.
Функциональное исследование характера зрения в центральной области по сетке Амслера
был разработан швейцарским профессором офтальмологии Марком Амслером (1891-1968) и широко применяется с 1945 года. Сетка Амслера представляет собой квадратную решётку со 192-мя равными ячейками, посередине которой расположена жирная точка.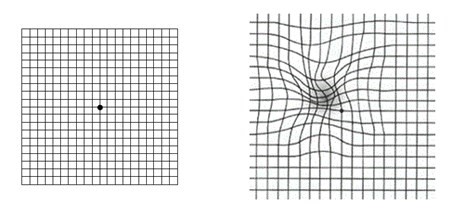
Выполнение теста «Сетка Амслера»
- Разместитесь так, чтобы расстояние от решётки до глаз было равно длине вытянутой руки.
- Если Вы обычно носите очки или контактные линзы, то сейчас они должны быть на Вас, т.е. Вы должны хорошо видеть сетку теста.
- Закройте рукой или листом бумаги один глаз.
- Другим глазом посмотрите на точку в середине решётки. Смотрите на нее в течение 3-5 секунд, затем начинайте постепенно приближаться к таблице, не отрывая при этом взгляд от точки в середине, пока не достигнете расстояния около 20 см.
- Проделайте то же самое со вторым глазом.
Если во время прохождения теста все линии сетки Амслера были ровными и непрерывными, то признаков патологий центральной области сетчатки (макулы) не выявлено. В противном случае Вам стоит обратиться к офтальмологу.
Периметрия
Исследование поля зрения пациента важно не только для определения локализации скотом (дефектов полей зрения), но и для динамического наблюдения с целью оценки эффективности лечения. Максимально объективным и информативным является проведение компьютерной статической периметрии. Исследование позволяет не только выявить дефекты в поле зрения, но и контролировать их параметры при лечении.
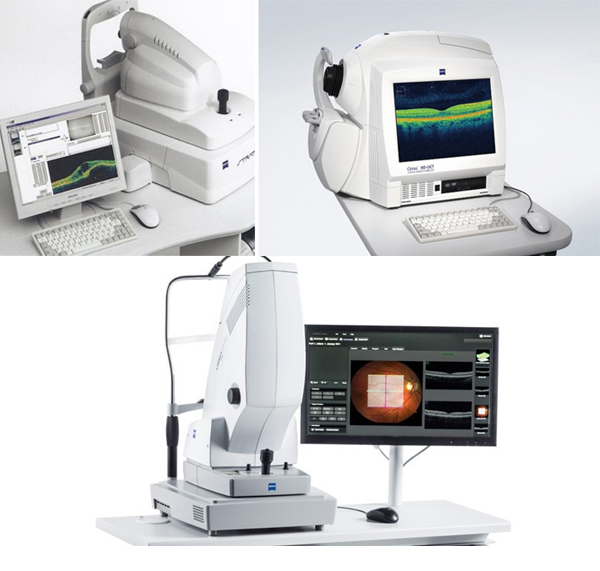
Оптическая когерентная томография сетчатки в центральной зоне(ОКТ) с ангиографией
позволяет визуализировать изменения структуры сетчатки размерами в микрометры. Особенностью данного диагностического метода является возможность в числовом выражении оценить степень изменений и подвергнуть сравнению результаты нескольких исследований.

Осмотр глазного дна с фундус-линзой
позволяет врачу-офтальмологу рассмотреть в деталях под увеличением изменения в макулярной зоне, определить характер патологического процесса и запланировать лечение.
В нашем Центре щелевые лампы оснащены камерами для фото- и видеофиксации состояния глазного дна с возможностью сравнения снимков, сделанных в разное время и на разных аппаратах;

ЛЕЧЕБНЫЕ МЕРОПРИЯТИЯ
Трудности лечения патологии макулярной области заключаются в высокой функциональной значимости этой зоны глазного дна. Центральная ямка - это скопление высокочувствительных фотосенсорных нервных клеток.
Сохранить максимально возможное количество нейронов и ликвидировать патологический процесс - тяжелая задача врача-ретинолога. Среди способов лечения зарекомендовали себя:
Терапевтические регулярные курсы нейротрофической терапии
дают хороший результат в поддержании функционального состояния нейронов сетчатки и зрительного нерва. Кроме приема пероральных препаратов в виде таблеток или капсул, рекомендовано введение лекарственных средств внутримышечно и внутривенно. Максимальный эффект получается от ретробульбарных и парабульбарных инъекций, а также введения медикамента в субтеноново пространство непосредственно к заднему полюсу глазного яблока.Лазерное лечение патологии макулярной зоны
при некоторых состояниях является быстрым и эффективным способом решения проблемы. Однако в других случаях лечение с помощью лазерного излучения категорически противопоказано. Определить возможность лазерной терапии можно только после тщательного обследования. Хирургическое лечение макулярной патологии в нашем Центре проводится с применением мультиволнового лазера VISULAS Trion (Carl Zeiss, Германия), а также на лазерной установке IQ 577 (Iridex, США) с использованием лояльного для фоторецепторов «желтого» лазера и щадящей технологии MicroPulse.Хирургический способ лечения
проводится при фиброзных изменениях внутриглазных структур и заключается в удалении новообразованных мембран, что ослабляет натяжение сетчатки и предотвращает появление разрывов нейроэпителия. Хорошо зарекомендовала себя также витрео-ретинальная хирургия макулярных разрывов.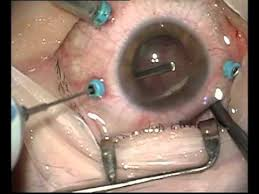
Интравитреальные (внутриглазные) инъекции.
Лечение ингибиторами ангиогенеза - анти-VEGF терапия - в последние годы все чаще является первым и единственным методом, особенно при наличии отека и неоваскуляризации сетчатки. В нашем Центре используются только разрешенные в РБ к применению в офтальмологии препараты (Эйлеа, Луцентис, Визкью и Вабисмо)!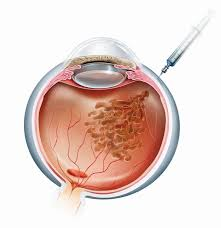
Лекарство вводится непосредственно в глаз в условиях операционной. Введение препаратов осуществляют офтальмологи-хирурги с высшей категорией.
Курс лечения всегда начинается с трех загрузочных инъекций с интервалом 1 месяц (при диабетическом макулярном отеке – с пяти). В последующем для полной стабилизации процесса лечение продолжают с интервалами от 2 и более месяцев.
Лечение общих заболеваний (артериальная гипертензия, сахарный диабет и т.п.) не должно прерываться! Вечером перед процедурой и утром в день процедуры необходимо контролировать артериальное давление.
В нашем Центре выполняется полный спектр диагностики патологии центрального зрения, а также возможное лечение.
ВРАЧ-ОФТАЛЬМОЛОГ ПОСЛЕ ОБСЛЕДОВАНИЯ ПАЦИЕНТА, РАЗРАБАТЫВАЕТ ИНДИВИДУАЛЬНУЮ ПРОГРАММУ ЛЕЧЕНИЯ.
Сегодня у Вас есть возможность обследования и лечения в нашем отделении и на платной основе.
Прием ведут врачи высшей категории.
Самое современное оборудование и лучшие специалисты помогут в решении проблем со зрением!
ПОДГОТОВКА К ДИАГНОСТИКЕ И ЛЕЧЕБНЫМ ПРОЦЕДУРАМ
- не носить мягкие контактные линзы перед обследованием желательно 5-7 дней
- при себе иметь данные обследования офтальмолога (если таковые имеются)
- взять с собой: паспорт, солнцезащитные очки, носовой платок
- не садиться за руль в течение 4-5 часов после обследования
- быть без косметики
В каждом отдельном случае подготовка к диагностике лечебным процедурам оговаривается индивидуально.
КАК ПОПАСТЬ НА ЛЕЧЕНИЕ МАКУЛОДИСТРОФИЧЕСКИХ ЗАБОЛЕВАНИЙ В РКМЦ
- Позвонить в Контакт-центр для записи на прием к врачу-офтальмологу
- В регистратуре заключить договор на оказание платных услуг
- Оплатить счет в кассе РКМЦ или через ЕРИП за Первичный прием врачом-офтальмологом (все дополнительные обследования оплачиваются отдельно после приема)
- Прийти на прием в назначенное время.